Le cercle vicieux entre anorexie et dépression
Mis à jour le 25 mars, 2026 par Marion Boisselière
L’anorexie mentale et la dépression sont deux troubles qui s’entremêlent de façon inextricable, créant un cercle vicieux où chacun alimente et aggrave l’autre. Entre 50 et 75% des personnes souffrant d’anorexie présentent également un épisode dépressif majeur au cours de leur maladie, un taux bien supérieur à la population générale.
Cette comorbidité (coexistence de deux troubles) n’est pas un hasard : elle s’explique par des mécanismes biologiques, psychologiques et sociaux partagés qui rendent ces deux conditions intimement liées. La dénutrition elle-même provoque des symptômes dépressifs, tandis que la dépression peut déclencher ou aggraver les comportements anorexiques.
Après avoir exploré les effets psychologiques de l’anorexie, il est crucial de comprendre cette relation complexe, ses mécanismes, et comment traiter efficacement ces deux troubles simultanés.

L’anorexie ne définit pas qui vous êtes. Avec Oser le Changement, apprenez à vous aimer tel que vous êtes et reprenez confiance en vous.
Réservez votre séance d'information préalable avec un conseiller pour un accompagnement bienveillant.
RDV d'information préalable RDV d'information préalablePourquoi anorexie et dépression sont souvent liées
Plusieurs mécanismes interconnectés expliquent pourquoi anorexie et dépression coexistent si fréquemment.
La malnutrition provoque des symptômes dépressifs
La dénutrition elle-même est une cause directe de dépression. Le cerveau, privé de nutriments essentiels (glucose, acides gras, acides aminés, vitamines B, fer), ne peut plus fonctionner normalement. Les neurotransmetteurs impliqués dans la régulation de l’humeur (sérotonine, dopamine, noradrénaline) sont produits à partir de précurseurs nutritionnels.
Quand ces précurseurs manquent, la production de neurotransmetteurs s’effondre. Cela provoque une tristesse profonde, une anhédonie (perte de plaisir), une fatigue écrasante, des troubles du sommeil, des difficultés de concentration, et des pensées négatives récurrentes.
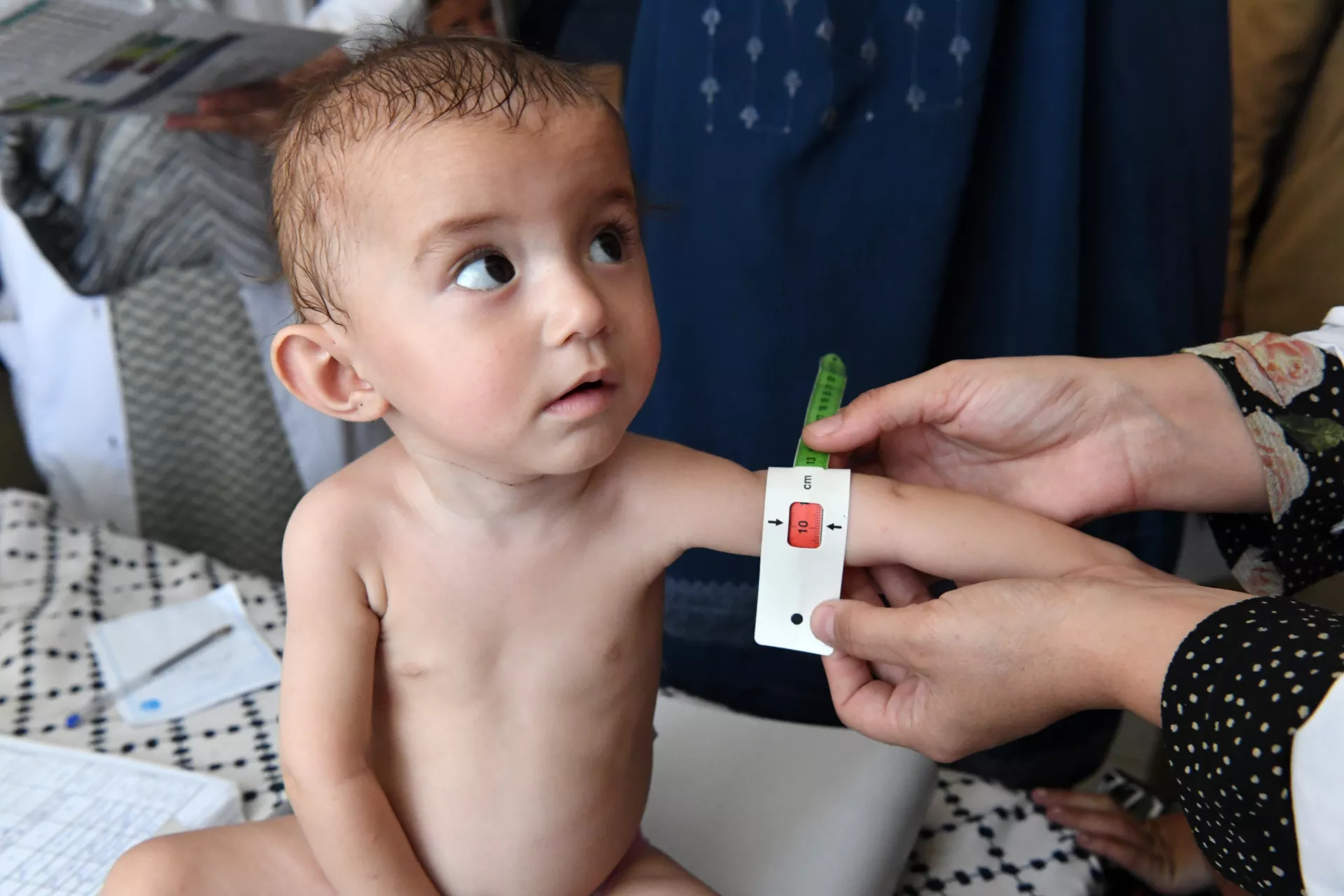
L’étude historique du Minnesota Starvation Experiment (1944-1945) l’a démontré : des hommes en bonne santé psychologique soumis à une semi-famine ont développé des symptômes dépressifs sévères, une irritabilité, une obsession pour la nourriture, et un retrait social. Ces symptômes ont disparu progressivement avec la renutrition, prouvant le lien causal entre dénutrition et dépression.
Dysfonctionnements neurobiologiques partagés
Anorexie et dépression partagent des anomalies cérébrales communes. On observe un dysfonctionnement du système sérotoninergique (sérotonine anormalement basse ou déséquilibrée). Des anomalies affectent le circuit de récompense dopaminergique. L’axe hypothalamo-hypophyso-surrénalien (système du stress) présente une hyperactivité avec un cortisol chroniquement élevé. Une inflammation cérébrale de bas grade est également constatée.
Ces dysfonctionnements peuvent préexister en tant que vulnérabilité commune ou résulter de la malnutrition, créant un terrain favorable aux deux troubles.
Facteurs psychologiques communs
Certains traits de personnalité prédisposent simultanément aux deux troubles. Le perfectionnisme pathologique impose des standards impossibles générant échec et désespoir. Une faible estime de soi constitue un autre facteur. Les pensées rigides et dichotomiques (tout ou rien) jouent également un rôle. Les difficultés de régulation émotionnelle et la tendance à l’autocritique féroce complètent ce tableau.
Ces traits constituent une vulnérabilité partagée : dans certaines circonstances ils conduisent à l’anorexie, dans d’autres à la dépression, et souvent aux deux.

Envie de changement ?
Libérez-vous durablement de l’envie de trouble alimentaires, grâce à la Méthode Activation Neuronale du Changement® (A.N.C.), sans médicament et à votre rythme.
+ 5 000 personnes accompagnées, seulement 2% de rechutes.
En savoir plus En savoir plusIsolement social
L’anorexie provoque un retrait progressif. La personne évite les situations sociales impliquant de la nourriture. Elle perd ses amitiés. Les relations amoureuses se rompent. Elle abandonne les activités plaisantes. Elle s’enferme dans l’obsession alimentaire.
Cet isolement est un facteur de risque majeur de dépression. L’être humain est social, c’est pourquoi la solitude prolongée détériore la santé mentale. Le manque de soutien social empêche aussi de relativiser les pensées négatives.
Perte d’identité et de sens
L’anorexie devient progressivement l’identité de la personne. Elle se définit comme « l’anorexique ». Toute sa vie tourne autour du poids et des calories. Elle perd ce qui faisait auparavant sens pour elle (passions, projets, relations). Un vide existentiel profond s’installe.
Cette perte de soi génère un désespoir caractéristique de la dépression. La personne a le sentiment que la vie n’a plus de sens. Elle a l’impression d’être prisonnière d’un trouble qui la définit. Elle ne voit aucune perspective d’avenir.

Culpabilité et honte
Les personnes anorexiques éprouvent souvent une culpabilité massive. Elles se sentent coupables de faire souffrir leurs proches. Elles ont honte de ne pas réussir à « simplement manger ». Elles ont le sentiment d’être un fardeau. Elles s’auto-dévalorisent (« je suis faible », « je suis nulle »).
Ces émotions toxiques alimentent directement la dépression. Elles renforcent le sentiment de ne rien valoir, de ne mériter ni aide ni amour, d’être fondamentalement déficiente.
Désespoir face à la chronicité
Quand l’anorexie s’installe durablement malgré les tentatives de guérison, le désespoir s’amplifie. La personne a l’impression que rien ne changera jamais. Elle est fatiguée de se battre constamment. Elle perd espoir en un avenir meilleur. Les pensées suicidaires apparaissent comme « seule issue ».
Cette absence d’espoir (“hopelessness”) est un symptôme cardinal de la dépression sévère.

Libérez-vous des comportements qui vous nuisent avec l’Activation Neuronale du Changement® en séjour immersif. Une formule accélérée régénérante et anti-addiction.
En savoir plus En savoir plusConséquences psychologiques
La coexistence d’anorexie et de dépression crée des complications psychologiques spécifiques aggravant chaque trouble.
Aggravation des symptômes anorexiques
La dépression renforce certains comportements anorexiques. L’anhédonie (perte de plaisir) s’étend à la nourriture : manger ne procure aucun plaisir, facilitant ainsi la restriction. La fatigue dépressive réduit l’énergie pour lutter contre les compulsions restrictives. Les pensées ruminatives (ressassement) se focalisent sur le poids et l’alimentation. Le retrait social dépressif facilite l’isolement et la dissimulation des comportements anorexiques.
Intensification de la dépression
Réciproquement, l’anorexie aggrave la dépression. La malnutrition chronique maintient les symptômes dépressifs. L’obsession alimentaire laisse peu d’espace mental pour d’autres pensées. L’isolement social s’approfondit. Les complications médicales (fatigue, troubles cognitifs) ajoutent au désespoir. Le sentiment d’impuissance face au trouble renforce le désespoir.
Risque suicidaire dramatiquement élevé
La combinaison anorexie-dépression crée un risque suicidaire particulièrement élevé. L’anorexie seule multiplie déjà par 18 le risque de suicide comparé à la population générale. La dépression comorbide multiplie encore ce risque. Les idées suicidaires deviennent fréquentes et intrusives. Les tentatives de suicide sont plus fréquentes dans cette population. Le taux de suicide réussi est alarmant : 20 à 30% des décès dans l’anorexie résultent d’un suicide.
Les facteurs aggravants incluent l’impulsivité liée aux déséquilibres électrolytiques. La personne a le sentiment que la mort est la « seule sortie ». Elle est épuisée de se battre. Elle croit à tort qu’elle soulagerait ses proches en disparaissant.

Détérioration cognitive
La combinaison des deux troubles affecte sévèrement les fonctions cognitives. On observe des difficultés de concentration et de mémoire majeures. Un ralentissement psychomoteur marqué apparaît. La pensée devient rigide et ruminative. Des difficultés de prise de décision surviennent. Le jugement est altéré.
Ces déficits cognitifs compliquent la thérapie. La personne a du mal à s’engager pleinement, à retenir les stratégies apprises, et à générer des solutions alternatives.
Perte totale de motivation
L’anhédonie dépressive combinée à l’épuisement de l’anorexie crée une apathie profonde. Aucune activité ne semble valoir la peine. Même les tentatives de guérison semblent vaines. La personne a l’impression d’avancer dans un brouillard sans fin. Elle n’a aucun projet ni désir pour l’avenir.
Troubles du sommeil sévères
Les deux troubles perturbent le sommeil, créant un effet synergique. L’insomnie d’endormissement se manifeste avec l’anxiété et les ruminations. Des réveils nocturnes fréquents surviennent. Le réveil précoce (typique de la dépression) apparaît. Le sommeil n’est pas réparateur. Des cauchemars perturbent les nuits.
La privation de sommeil aggrave à son tour les symptômes des deux troubles, créant un cercle vicieux supplémentaire.

L’anorexie ne définit pas qui vous êtes. Avec Oser le Changement, apprenez à vous aimer tel que vous êtes et reprenez confiance en vous.
Réservez votre séance d'information préalable avec un conseiller pour un accompagnement bienveillant.
RDV d'information préalable RDV d'information préalableÉtudes cliniques sur la comorbidité
Les recherches scientifiques ont abondamment documenté le lien entre anorexie et dépression.
Prévalence de la comorbidité
Les études épidémiologiques montrent des taux élevés de comorbidité. Entre 50 et 75% des personnes anorexiques présentent un épisode dépressif majeur au cours de leur vie. Entre 30 et 50% souffrent de dépression au moment du diagnostic d’anorexie. Le risque de dépression reste élevé même après rémission de l’anorexie.
Inversement, les personnes dépressives ont un risque accru de développer des troubles alimentaires comparé à la population générale.
Chronologie : qui vient en premier ?
Les études longitudinales explorent l’ordre d’apparition des troubles. Dans environ 40% des cas, la dépression précède l’anorexie : la restriction alimentaire devient une tentative dysfonctionnelle de gérer la dépression. Dans 30% des cas, l’anorexie précède la dépression : la malnutrition et les conséquences psychosociales provoquent la dépression. Dans 30% des cas, l’ordre est incertain ou les troubles apparaissent simultanément.
Cette variabilité suggère des mécanismes causaux multiples.

Bases neurobiologiques communes
Les études d’imagerie cérébrale montrent des anomalies partagées. On observe une hypoactivité du cortex préfrontal dorsolatéral (régulation cognitive et émotionnelle). Une hyperactivité de l’amygdale (traitement des émotions négatives, peur) est constatée. Des anomalies affectent le système de récompense (striatum ventral). Une réduction du volume de l’hippocampe (mémoire, régulation du stress) apparaît également.
Ces anomalies peuvent être préexistantes et constituent alors une vulnérabilité. Elles peuvent également être secondaires aux troubles. Leur présence dans les deux conditions anorexie et dépression) suggère des bases communes.
Études génétiques
Les analyses génétiques révèlent un chevauchement des facteurs de risque génétiques. Certains variants génétiques augmentent simultanément le risque d’anorexie et de dépression. Les deux troubles partagent environ 30% de leur héritabilité génétique. Des gènes impliqués dans les systèmes sérotoninergiques et dopaminergiques sont associés aux deux troubles.

Envie de changement ?
Libérez-vous durablement de l’envie de trouble alimentaires, grâce à la Méthode Activation Neuronale du Changement® (A.N.C.), sans médicament et à votre rythme.
+ 5 000 personnes accompagnées, seulement 2% de rechutes.
En savoir plus En savoir plusFacteurs de mauvais pronostic
La présence de dépression complique le pronostic de l’anorexie. Un traitement plus long devient nécessaire. Le taux de rechute est plus élevé. La réponse aux thérapies standard est moins bonne. Des traitements combinés (psychothérapie + médicaments) sont nécessaires. Le risque d’hospitalisation est accru.
Inversement, la présence d’anorexie complique le traitement de la dépression. Les antidépresseurs sont moins efficaces en cas de malnutrition sévère. Les symptômes dépressifs persistent tant que la dénutrition perdure.

Prise en charge adaptée
Traiter efficacement cette comorbidité nécessite une approche intégrée ciblant les deux troubles simultanément.
Renutrition comme priorité
La renutrition est absolument essentielle et doit être la première priorité. Tant que la malnutrition persiste, les symptômes dépressifs ne peuvent pas s’améliorer complètement. Le cerveau a besoin de carburant pour fonctionner. La restauration du poids permet la normalisation progressive des neurotransmetteurs.
La renutrition se fait de façon progressive sous supervision médicale pour éviter le SRI (syndrome de renutrition inapproprié). Elle vise un objectif de prise de poids régulière (500g-1kg/semaine). Une supplémentation en vitamines et minéraux est nécessaire. Une surveillance biologique rapprochée s’impose.
Psychothérapie ciblant les deux troubles
La TCC-E (thérapie cognitivo-comportementale pour les troubles alimentaires) s’adapte pour intégrer le traitement de la dépression. Elle travaille sur les pensées dysfonctionnelles concernant le poids ET la dépréciation de soi. Elle utilise des techniques comportementales : activation comportementale pour contrer l’apathie dépressive, exposition progressive aux aliments et situations anxiogènes. Elle développe des compétences de régulation émotionnelle. Elle prévient les ruminations dépressives et anorexiques.

Libérez-vous des comportements qui vous nuisent avec l’Activation Neuronale du Changement® en séjour immersif. Une formule accélérée régénérante et anti-addiction.
En savoir plus En savoir plusLa thérapie interpersonnelle (TIP) peut aussi être efficace. Elle travaille sur les relations et l’isolement social qui maintiennent les deux troubles.
L’accompagnement proposé par Oser le Changement avec la méthode A.N.C (Activation Neuronale du Changement) permet un travail approfondi sur les émotions et les déclencheurs profonds qui alimentent le cercle vicieux anorexie-dépression. Il s’agit d’un accompagnement complémentaire au suivi médical et psychothérapeutique indispensable.
Traitements médicamenteux
Les antidépresseurs peuvent être utiles mais avec des précautions. Les ISRS (inhibiteurs sélectifs de la recapture de la sérotonine) comme la fluoxétine et la sertraline sont les plus utilisés. Ils sont plus efficaces une fois la renutrition commencée. Cependant ils s’avèrent peu efficaces en cas de malnutrition sévère.
Ils peuvent aider à réduire l’anxiété, améliorer l’humeur, diminuer les ruminations, et faciliter l’engagement dans la thérapie. Mais ils ne suffisent jamais seuls et doivent s’accompagner de psychothérapie et de la renutrition.

Traitement du risque suicidaire
Une évaluation systématique du risque suicidaire doit être faite à chaque consultation. Si le risque est élevé, plusieurs mesures s’imposent. Une hospitalisation en urgence est nécessaire. Une surveillance 24h/24 est mise en place. Un traitement intensif de la dépression est initié. Les moyens létaux que pourrait utiliser la personne lui sont retirés.
Le risque suicidaire doit être pris avec le plus grand sérieux chez ces personnes.
Thérapie familiale
En particulier chez les adolescents, l’approche familiale (Maudsley/FBT) s’avère efficace. Cette thérapie implique la famille dans la renutrition. Elle travaille sur la communication et la résolution de conflits. Elle apporte un soutien émotionnel intensif et réduit l’isolement.
La famille devient une ressource thérapeutique active plutôt qu’un spectateur impuissant.
Groupes de soutien
Les groupes thérapeutiques pour troubles alimentaires et dépression contribuent à plusieurs bénéfices. Ils permettent de partager des expériences, de briser l’isolement et d’apprendre des stratégies entre pairs. Ils développent de l’espoir chez les participants qui en voient d’autres guérir, et créent un réseau de soutien.

L’anorexie ne définit pas qui vous êtes. Avec Oser le Changement, apprenez à vous aimer tel que vous êtes et reprenez confiance en vous.
Réservez votre séance d'information préalable avec un conseiller pour un accompagnement bienveillant.
RDV d'information préalable RDV d'information préalableActivation comportementale
Il s’agit d’une stratégie spécifique pour la dépression mais utile aussi pour l’anorexie. Elle consiste en une programmation graduelle d’activités plaisantes et porteuses de sens. Elle propose une exposition progressive aux situations évitées par la personne. Elle vise la rupture du cycle retrait-dépression. Elle aide à la reconstruction d’une vie riche au-delà de la maladie.
Traitement de longue durée
La guérison de cette comorbidité prend du temps : généralement 5 à 7 ans pour une rémission stable. Les rechutes sont fréquentes et font partie du processus. Le suivi au long cours est essentiel. La patience et la persévérance sont cruciales.
Mais la guérison est possible : avec un traitement approprié, la majorité des personnes se rétablissent.

Témoignages
Les récits de personnes ayant traversé cette double épreuve illustrent la réalité du cercle vicieux et de la guérison possible.
Emma, 24 ans
« Mon anorexie a commencé à 15 ans après un commentaire sur mon poids. Au début, je me sentais bien, fière de mon contrôle. Mais progressivement, une tristesse profonde s’est installée. Je ne riais plus jamais. Je ne ressentais plus rien, ni joie ni même faim. Juste un vide immense et la peur panique de manger.
La dépression a rendu l’anorexie encore pire. Je n’avais plus l’énergie de lutter contre les pensées obsessionnelles. Je me laissais aller au contrôle total parce que c’était la seule chose qui semblait avoir du sens. Plusieurs fois, j’ai pensé au suicide. J’étais tellement fatiguée.
Le tournant a été l’hospitalisation. Là-bas, on m’a aidée à manger, mais aussi à traiter ma dépression avec des antidépresseurs et une thérapie. Progressivement, en reprenant du poids, j’ai commencé à ressentir à nouveau des émotions. Des petites choses redevenaient agréables. C’est lent, avec des hauts et des bas, mais aujourd’hui à 24 ans, je peux dire que je vais beaucoup mieux. »

Envie de changement ?
Libérez-vous durablement de l’envie de trouble alimentaires, grâce à la Méthode Activation Neuronale du Changement® (A.N.C.), sans médicament et à votre rythme.
+ 5 000 personnes accompagnées, seulement 2% de rechutes.
En savoir plus En savoir plusThomas, 19 ans
« Personne ne pensait qu’un garçon pouvait être anorexique et dépressif. J’étais dans une solitude totale. Mon anorexie a commencé après du harcèlement sur mon poids au collège. Je me suis mis au sport intensif et à la restriction.
La dépression est venue insidieusement. D’abord juste de la fatigue, puis un sentiment d’inutilité totale, des pensées noires constantes. J’avais l’impression que ma vie se résumait à compter des calories et à me haïr. J’ai fait une tentative de suicide à 17 ans.
Le diagnostic de dépression en plus de l’anorexie m’a aidé à comprendre. Ce n’était pas juste “dans ma tête” ou de la faiblesse. J’avais deux maladies réelles. Le traitement a été long : thérapie, antidépresseurs, renutrition. Mais petit à petit, j’ai recommencé à trouver du sens à ma vie. Le sport est redevenu un plaisir et non une obsession. Aujourd’hui je vais à l’université et j’ai des amis. »

Marie, 32 ans
« J’ai eu ma première dépression à 14 ans, puis l’anorexie est apparue à 16 ans. Pendant 10 ans, j’ai oscillé entre des phases où la dépression dominait et d’autres où l’anorexie prenait le dessus. C’était un cauchemar sans fin.
Le pire était le sentiment que je ne guérirais jamais. Chaque rechute confirmait cette croyance. Mes proches étaient épuisés. Moi aussi. Plusieurs hospitalisations, des dizaines de thérapeutes. À 26 ans, j’ai fait une tentative très sérieuse. C’est ce qui m’a décidée à vraiment me battre.
J’ai trouvé une équipe spécialisée dans les cas complexes. Un psychiatre, une psychologue formée aux traumas (j’avais aussi vécu des abus), une diététicienne. Ils ont traité les DEUX troubles en même temps, pas juste l’anorexie. Ça a pris du temps, mais aujourd’hui à 32 ans, je suis en rémission depuis 3 ans. J’ai un travail, un compagnon. Je ne pensais jamais dire ça, mais je suis heureuse. »
Ces témoignages montrent la réalité du cercle vicieux mais aussi l’espoir : avec un traitement approprié, patient et persévérant, la guérison est possible.

J'ai encore des questions !
Profitez d'un rendez-vous d'accueil personnalisé avec un de nos conseillers experts.
RDV d'ACCUEIL PERSONNALISÉ RDV d'information préalableSources
Source 1 : American Psychiatric Association (APA) – Comorbidity of Eating Disorders and Depression – https://www.psychiatry.org/
Source 2 : National Institute of Mental Health (NIMH) – Eating Disorders and Depression – https://www.nimh.nih.gov/
En savoir plus :
Voir aussi :

